|
| |
Профилактика в кардиологии: необходимость новой стратегии
|
|
Если говорить о заболеваемости и смертности от сердечно-сосудистых заболеваний в Украине, то следует признать бесперспективность усилий наших кардиологов: смертность от этой группы болезней в течение последних десятилетий неуклонно растёт, и мы занимаем печальное первое место в Европе по этому показателю. Ежегодно в Украине возникает около 50 тысяч новых острых инфарктов миокарда и 120 тысяч мозговых инсультов. Мы оторвались по своей устремлённости в пропасть даже от наших собратьев по демографической катастрофе - россиян и белорусов.
Что же предлагают наши кардиологи? Они предлагают (см. материалы VII-го Национального конгресса) присоединиться к последним рекомендациям Европейского кардиологического сообщества, что знаменует, по их мнению, "новый взгляд на проблему" [9]. Суть "нового взгляда" - ужесточение борьбы с факторами риска: снижение порога уровня высокого риска, а также учёт дополнительных факторов риска (фибриноген, С-реактивный белок, гомоцистеин и др.).
О каком гомоцистеине или фибриногене может идти речь, если около 10% наших соотечественников никогда не взвешивались, а половина никогда не измеряла уровень АД? Это во-первых. А во-вторых, быть может, причина неудач в профилактике лежит в самой концепции факторов риска, и следует пересмотреть всю стратегию профилактики?
Развитие каждой крупномасштабной профилактической программы требует огромных усилий - интеллектуальных, организационных, финансовых и пр. Для её реализации формируются большие коллективы людей, связанных единой идеологией, единой организационной структурой, что позволяет им создавать доминирующее положение в науке. Противостоять такому доминированию чрезвычайно трудно, даже если оно оказывается ошибочным. В силу этого альтернативные предложения не получают должного развития. При этом невольно происходит сужение диапазона научного и практического поиска и формирование монополии на истину. Разве сравнится по своему научному авторитету какая-то кафедра (хоть и престижного ВУЗа) с Европейской ассоциацией кардиологов и НИИ кардиологии им. Н.Д. Стражеско?
Поэтому предложения о других подходах к решению проблемы сравнимы с гласом вопиющего в пустыне.
Речь идёт, прежде всего, о том, что концепция факторов риска, на основе которой строится профилактика, почему-то даёт сбои. Нередко при проведении всего комплекса мероприятий, направленных на борьбу с факторами риска, показатели смертности не только не уменьшаются, но существенно превышают их в контрольной группе. Причём это явление отмечено не только на постсоветском пространстве [10 и др.], но и в развитых странах [21, 22 и др.]. В других случаях индивидуальная эффективность профилактических программ настолько низка, что трудно говорить об их успешности. К примеру, считающиеся наиболее успешными 10-летние программы, реализованные в Бельгии и Москве, показали, что средний риск смерти для каждого участника снизился на 0,6% [14 и др.]. Иными словами - из каждых 1000 участников программы 994 делали всё это без всякой выгоды в плане снижения риска смерти.
При проведении профилактических программ нередко происходит замещение менее опасного фактора риска более опасным, ибо игнорируется (или не замечается) "сцепленность" факторов риска, когда на место устраняемого появляется другой, "сцепленный" с ним по разным причинам. Примером служит чрезмерная активность в СССР в запрещении продажи алкогольных напитков, когда образующийся "вакуум" тут же заполнился ростом потребления токсических веществ и наркотиков.
Игнорируется феномен "перекачки смертности", заключающийся в том, что происходит перераспределение смертности: уменьшение от одних причин при одновременном увеличении от других. В результате показатель общей смертности не меняется. Например, в исследовании по лекарственной коррекции гиперхолестеринемии у 1906 мужчин в течение 7,4 лет в качестве контроля обследовали 1900 лиц с гиперхолестеринемией, принимавших плацебо. За время наблюдения различия в числе умерших от ИБС было меньше в группе лечения. Зато число умерших от несчастных случаев, убийств, некоторых сосудистых заболеваний, злокачественных новообразований, было меньше в группе плацебо. В результате показатель общей смертности в группах не различался [16]. В аналогичных ситуациях многие исследователи задают вопрос: "Целесообразно ли уменьшать смертность от инсульта, которая покроется вскоре смертностью от рака?" [17]. Не исключено, что в основе этого явления - полисиндромность эпидемии хронических неинфекционных заболеваний, но кардиологи не замечают этого факта. В самом деле: сейчас любому пациенту каждый "узкий" специалист вполне обоснованно может поставить "свой" диагноз. Избавление от одной проблемы (что само по себе весьма затруднительно) не избавляет от других.
Считается, что связь заболеваемости и смертности с факторами риска носит линейный характер. Такой подход формирует основу рекомендаций при формировании здорового образа жизни (ЗОЖ) и в профилактике заболеваний. Универсально всем рекомендуется отказ от алкоголя и курения, ограничение употребления поваренной соли и животных жиров и т.п. Подобный "казарменный" подход при формировании ЗОЖ вполне правомерен там, где господствуют линейные зависимости и однонаправленные связи. Однако данные многочисленных исследований в медицине и смежных с ней научных областях свидетельствуют о многообразии свойств человека и общества, о широком распространении неоднозначных характеристик и U-образных отношений. U-образные связи отражают такие зависимости, когда смертность минимальна где-то в средней части распределения показателя. Этот уровень определяется как точка "минимальной смертности" или "оптимальной нормы". За её пределами смертность увеличивается как при высоких, так и низких значениях признака.
В этом плане большой интерес представляют результаты самого большого в истории эпидемиологии проспективного наблюдения 2 млн норвежцев, длившегося 10 лет [24]. Изучалась связь смертности с массой тела. Выявлено, что индекс массы тела связан со смертностью U-образной связью. Смертность была выше у лиц, как с избыточной, так и недостаточной массой тела. В интервале индекса 22-30 (заметим, что не 22-25, то есть при "идеальной" массе тела, а именно 22-30!) смертность была наименьшая.
Значение уровня холестерина плазмы крови также неоднозначно и относительно. Во-первых, ошибочным представляется абсолютизация линейных связей и игнорирование нижних границ нормы. Материалы наблюдений свидетельствуют, что наличие низкого уровня холестерина так же плохо, как и высокого. Необходимость выделения обеих границ нормы для холестерина подтверждается материалами Каунасско-Роттердамского исследования, в котором при 11-летнем наблюдении показана U-образная связь и наличие минимальной точки смертности не при самых низких, а при средних значениях холестерина [13]. Таким образом, попытки снизить уровень холестерина при его нормальном значении могут давать нежелательные последствия.
U-образные связи или близкие по значению пороговые эффекты обнаружены для множества других параметров. Это касается и артериального давления. В исследовании 7 стран [19] смертность возрастала только в верхних 20% распределения. К факторам риска относится как высокий, так и низкий уровень АД. При последнем риск внезапной смерти увеличивается более чем в 3 раза.
Такие же U-образные зависимости обнаружены в связях смертности и употребления алкоголя, частоты сердечных сокращений, продолжительности ночного сна и т.д.
Обнаруженная универсальность U-образных связей приводит к необходимости нового мышления при формировании ЗОЖ. Суть его заключается в том, что рекомендации по ЗОЖ не могут быть одинаковыми для всех. Они принципиально отличаются в зависимости от того, где находится популяция или индивид на U-образной кривой - слева или справа от точки минимальной смертности. При этом конкретные значения показателя на U-образной кривой зависят от региона проживания популяции или индивида и отношения этих значений к конкретным заболеваниям.
Приведенные данные убеждают в ошибочности мнения о допустимости бесконтрольного снижения в популяции уровней факторов риска.
Совершенно не учитывается один из самых мощных факторов риска, описанный валеологами - ущербная духовность общества, которая способна существенно увеличить заболеваемость и смертность от всех групп заболеваний [2, 7].
И, наконец, самое печальное: контроль выраженности факторов риска, доступный для среднего европейца, совершенно недоступен для нашего соотечественника. И когда эта возможность появится - неизвестно.
Изложенные факты заставляют пересмотреть многие укоренившиеся представления об эффективности концепции факторов риска.
Специалисты, длительно и профессионально занимающиеся профилактическими программами, обосновано говорят о том, что следует разработать критерии прекращения функционирования профилактической программы в случае неэффективности, а её оценка должна проводится службой, не зависящей от лиц, заинтересованных в её выполнении [12]. К сожалению, эти рекомендации повисли в воздухе.
Есть ли другой путь решения проблемы?
Позитивный ответ на этот вопрос может дать валеология. Предмет исследования валеологии - индивидуальное здоровье (механизмы самоорганизации живой системы), возможности "управления" ими. Говоря о теоретических основах валеологии, следует указать, что она рассматривает индивидуальное здоровье как самостоятельную медико-социальную категорию, сущность которой может быть количественно и качественно охарактеризована прямыми показателями. При этом здоровье рассматривается как более общая категория в сравнении с болезнью. Предболезнь и болезнь - частный случай здоровья, когда уровень его снижен или имеются его дефекты, а между здоровьем и болезнью выделяются переходные состояния. Болезнь формируется и манифестируется, когда истощаются резервы здоровья (Рис.1) Уровень структурной организации, исследуемый в валеологии - преимущественно организменный, а подход - холистический (целостный).
Рис.1. Взаимоотношение механизмов здоровья и болезни.
Таким образом, валеология (санология) делает акцент на категории "здоровье", а не "болезнь".
До появления валеологии феноменология здоровья была чрезвычайно скудной, а гносеологически она основывалась на альтернативе "здоров - болен" (диагноз "здоров" до сих пор формулируется при отсутствии признаков патологического процесса, то есть методом исключения). Научные достижения валеологии позволили существенно расширить феноменологию здоровья. Кратко они представляются следующим образом.
Здоровье может быть охарактеризовано количественно. Установлено, что из всех предложенных методов оценки уровня здоровья наибольшей диагностической эффективностью обладает метод оценки энергопотенциала биосистемы по Г.Л. Апанасенко [5]. В основе метода лежат представления, основанные на втором законе термодинамики: чем выше энергопотенциал биосистемы, тем она устойчивее. Его снижение ведёт к возрастанию энтропии и деградации системы [1]. Энергопотенциал может быть охарактеризован максимальными аэробными возможностями индивида - максимальным потреблением кислорода (МПК). Научная литература заполнена доказательствами того, что МПК определяет устойчивость организма к множеству факторов внешней и внутренней среды - от гипоксии и кровопотери до проникающей радиации [6 и др.]. Нами разработана простая "батарея" тестов, доступная среднему медперсоналу, не требующая сложного оснащения и имеющая высокий коэффициент корреляции с МПК (около 0,8). Выделено 5 уровней здоровья. Их характеристика представлена в таблице 1.
Широкая апробация метода (более 2 тыс. рабочих предприятий г. Киева) позволила описать феномен "безопасного" уровня здоровья (БУЗ) - количественно-охарактеризованный резерв здоровья, препятствующий формированию эндогенных факторов риска развития заболеваний или их манифестации [3, 4]. Наличие феномена подтверждено американскими исследователями [15]. Логично утверждать, что БУЗ - научная основа первичной профилактики хронических неинфекционных заболеваний.
Прогнозирование здоровья - определение вероятности развития хронического соматического заболевания [1] и смерти от него [8] в зависимости от уровня здоровья.
При выходе индивида из безопасной зоны здоровья проявляется феномен "саморазвития" патологического процесса без изменения силы действующего фактора. Определены механизмы этого явления [3].
Переходное ("третье") состояние - уровень здоровья, ограниченный, с одной стороны, БУЗ, с другой - началом манифестации патологического процесса.
Сформулировано понятие о "превентивной реабилитации", под которым понимается возвращение индивида в "безопасную" зону здоровья за счет наращивания резервов здоровья.
Управление индивидуальным здоровьем - контролируемый процесс оздоровления индивида с учетом обнаруженных феноменов, позволяющий поставить первичную профилактику хронических неинфекционных заболеваний на строго научную основу.
Описанный нами феномен "безопасного" уровня здоровья даёт возможность выявить непосредственную причину развития эпидемии хронических неинфекционных заболеваний во второй половине прошлого века. Эта причина - снижение максимальных аэробных возможностей человека на популяционном уровне (рис. 2).
Рис.2. Динамика МПК у мужчин США по декадам жизни.
"Управление индивидуальным здоровьем" - путь, который предлагает валеология для профилактики хронических неинфекционных заболеваний, включая заболевания сердечно-сосудистой системы. Единый фактор риска (низкий уровень здоровья), простота, дешевизна и доступность методических приёмов намного упрощают скрининг населения с целью выделения группы риска и оценку эффективности профилактических мероприятий. При их проведении акцент смещается на приоритет физической нагрузки, эффективность которой, по представлениям кардиологов, ещё нуждается в доказательствах. По мнению ВОЗ, низкая двигательная активность не является самостоятельным и значимым фактором риска развития ИБС. Несмотря на огромное число эпидемиологических исследований, выполненных в период с 1950 по 2000 гг. на больших массивах испытуемых, роль двигательной активности остаётся спорной. В одной трети работ не удалось подтвердить однозначную связь низкого уровня двигательной активности с повышенным риском развития ИБС и наоборот. В течение 30 лет наблюдали выпускников Гарвардского университета, различающихся по уровню двигательной активности. Малоподвижные выпускники чаще болели инфарктом миокарда и умирали от него [23]. С другой стороны, финские лесорубы, которые имели высокий уровень энерготрат на протяжении суток, чаще заболевали и умирали от инфаркта миокарда в сравнении с мужчинами, у которых объём суточной активности оказался меньшим [18].
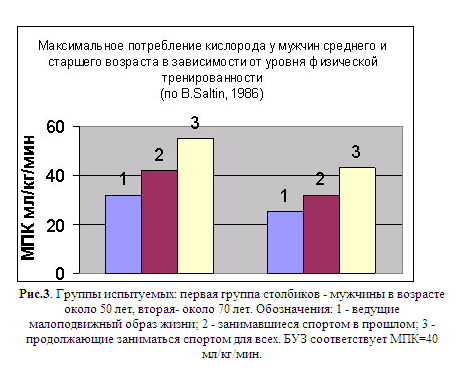
Причина подобных расхождений установлена нашими исследованиями. Оказалось, что в эпидемиологических исследованиях, посвящённых роли двигательной активности в возникновении ИБС, не учитывали её направленность (аэробная или анаэробная) и интенсивность, то есть то главное, что определяет конечный эффект физической нагрузки. Как только акцент в исследовании переносится с объёма нагрузки на другие её характеристики, а также конечный результат (уровень соматического здоровья - аэробный потенциал), роль двигательной активности в профилактике ИБС становится очевидной. Кардиопротективным эффектом обладают только аэробные физические упражнения циклического характера при интенсивности, сопровождающейся ЧСС 65-85% от уровня толерантности, а у практически здоровых - 65-85% от МПК. Строгая регламентация оздоровительных нагрузок позволяет сохранить "безопасный" уровень здоровья не только в 50, но и 70 лет (рис. 3). Об этом же говорит опыт отечественных геронтологов [11]. В то же время гипокинезия с последующим выходом из "безопасной зоны" здоровья ведёт к развитию эндогенных факторов риска ИБС с последующей манифестацией патологического процесса.
К сожалению, кафедра санологии (медицинской валеологии) КМАПО, которая возглавляет в стране (и в мире) проблему, не в состоянии провести крупномасштабные проспективные исследования с целью доказательств эффективности своих подходов на популяционном уровне. Мы разработали теорию вопроса, методические подходы, доступные для фельдшерско-акушерских пунктов и поселковых больниц, доказали действенность наших разработок на небольших выборках. Наши разработки внедрены в некоторых подразделениях ФСБ России, АО "Газпром", министерстве энергетики России и др. Но популяционные исследования - прерогатива Национальных программ и академических институтов. У украинской медицинской науки есть возможность проявить себя на мировой арене. Мы к этому готовы. Готовы ли кардиологи?
Литература
Апанасенко Г.Л. Эволюция биоэнергетики и здоровье человека. - С.Пб., 1992, 134 с.
Апанасенко Г.Л. // Здоров'я Украины, 2004, №10 (95).
Апанасенко Г.Л., Попова Л.А. Медицинская валеология. Киев, 1998, 248 с.
Апанасенко Г.Л., Науменко Р.Г. // Теория и практика физической культуры, 1988.-№ 4, -С. 29-31.
Безматерных Э.Л.,Куликов В.П. //Физиология человека, 1998,-№3,- С.79-85.
Василенко А.М. // Космическая биология и авиакосмическая медицина, 1980,-№ 6,- С.3-10.
Гундаров И.А. Пробуждение… М., 2001, 349 с.
Гундаров И.А., Полесский В.А. // Мед.газета., 1990,- 18 апреля,- С..3.
Коваль Е.А. // Здоров'я Украины, 2004, №19 (104)
Козлов И.Д., Фомина Р.Ф., Апанасевич В.Ф. и др. // Тер. Архив, 1997, №1, - С. 14-17.
Коркушко О.В., Ярошенко Ю.Т. // Мед. всесвит, 4004, т.4.с. 28-36.
Оганов Р.Г. Гундаров И.А. // Сов. Здравоохр.-1989.-№1.-с.17-19.
Прохорскас Р.П. и др. // Кардиология.-1987.-№1.-с.14-19.
Backer G.D., et al. Eur Heart J 1988;9:238-42.
Blaire S., Kone H., Paffenberger R., et al. JAMA 1989;17(7):2395-401.
JAMA 1984;251(3):351-64.
Hatano S. Общемировое значение проблемы гипертонии и инсульта. - ВОЗ, Женева, 1977.
Karvonen M.J. Ann Clin Research 1982;34(suppl.14):118-23.
Keys A. Seven countries… London, 1982, 353 p.
Saltin B. The aging endurance athlete. Indianapolis, 1986, p.59-80.
Sanmerson O. a.o.\\JAMA, 1987.-vol. 258.-№13.-p.1768-1776
Strandenberg T., Salomaan V., NauKkarinen V., et al. JAMA 1991;266(9):1225-9.
Paffenberger R.S., et al. JAMA 1984;252:491-5.
Waaler H.Th. Height, Weight and mortality. WHO.- Report Nr 4-1984.
|





